ایمپلنت دندان برای بیماران سرطانی: از تصمیمگیری تا مراقبتهای بعد از درمان
این راهنما به زبان ساده توضیح میدهد که ایمپلنت دندان برای افراد مبتلا به سرطان در چه شرایطی ایمن و مؤثر است، چه زمانی باید انجام شود، چه ریسکهایی دارد و چگونه میتوان نتیجه را بهینه کرد.
بررسی کلی و اصل تصمیمگیری تیمی مهم
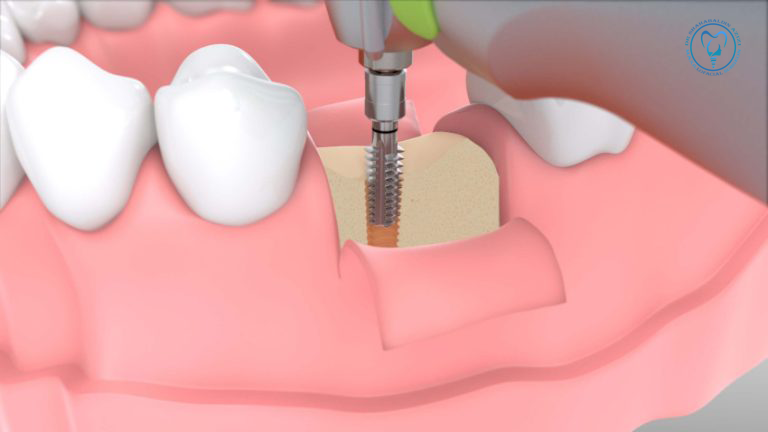
ایمپلنت دندان میتواند کیفیت زندگی بسیاری از بیماران مبتلا به سرطان را بهبود دهد؛ اما این تصمیم باید تیمی و با مشارکت انکولوژیست، جراح دهان و فک و صورت/پریودنتیست، پروستودنتیست و—در صورت نیاز—پزشک عمومی یا هماتولوژیست گرفته شود. نوع سرطان، مرحله درمان، وضعیت سیستم ایمنی، داروهای مصرفی (از جمله داروهای ضدجذب استخوان)، سابقه پرتودرمانی و سلامت دهان پارامترهای کلیدی هستند. هدف این است که با کاهش ریسک عوارض دهانی و زمانبندی درست، بیشترین شانس موفقیت و کمترین وقفه در درمانهای ضدسرطان حاصل شود.
زمانبندی ایمپلنت نسبت به شیمیدرمانی و پرتودرمانی
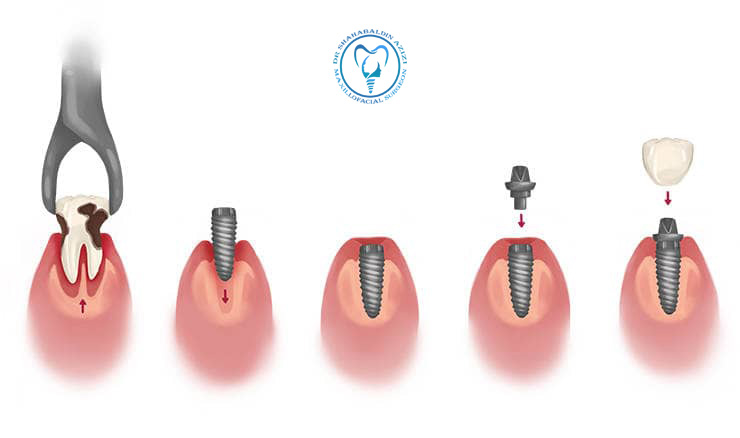
اگر فرصت برنامهریزی وجود دارد، اقدامات تهاجمی دهانی—از جمله کشیدن دندانهای غیرقابل حفظ، جرمگیری عمقی، و در صورت نیاز ایمپلنت—بهتر است پیش از شروع درمانهای ضدسرطان انجام شوند تا احتمال عوارض و وقفه در درمان کاهش یابد.
در بیمارانی که در حال دریافت شیمیدرمانی هستند، رویکرد معمول این است که اقدامات تهاجمی تنها پس از بازیابی شمارشهای خونی و بین سیکلها انجام شوند و تا حد ممکن درمانهای اورژانسی در اولویت قرار گیرند. در بسیاری از موارد، کاشت ایمپلنت به پایان دورههای شیمیدرمانی و تثبیت وضعیت عمومی موکول میشود.
داروهای ضدجذب استخوان و خطر MRONJ
بیمارانی که بهدلیل متاستازهای استخوانی، میلوم مولتیپل یا پوکیاستخوان داروهای ضدجذب استخوان (مانند بیسفسفوناتهای تزریقی یا دنوزوماب) دریافت میکنند، در معرض عارضهای به نام نکروز استخوان فک مرتبط با دارو (Medication-Related Osteonecrosis of the Jaw) هستند که میتواند پس از اعمال تهاجمی دهانی از جمله ایمپلنت رخ دهد.
| شرایط | یادداشت ریسکی | رویکرد پیشنهادی |
|---|---|---|
| شروع قریبالوقوع درمان ضدجذب استخوان با دوز بالا | ریسک آتی MRONJ | در صورت امکان، تکمیل اقدامات تهاجمی از جمله ایمپلنت قبل از شروع دارو |
| دریافت فعلی بیسفسفونات تزریقی/دنوزوماب برای سرطان | ریسک معنیدار MRONJ | ایمپلنت اغلب منع یا نیازمند ارزیابی بسیار دقیق و جایگزینهای غیرتهاجمی |
| دوز پایین برای پوکیاستخوان | ریسک کمتر اما موجود | تصمیم فردمحور، آگاهسازی بیمار، اولویت با درمانهای کمتهاجم |
در هر سناریو، گفتوگوی مستند درباره منافع/مضار و گزینههای جایگزین (پروتز متحرک، بریج) ضروری است.
ایمپلنت پس از پرتودرمانی سر و گردن
پرتودرمانی در ناحیه فک میتواند خونرسانی استخوان را کاهش دهد و ریسک استئونکروز ناشی از پرتو و شکست ایمپلنت را بالا ببرد. دوز تجمعی دریافتشده در محل ایمپلنت و گذر زمان از پرتودرمانی دو عامل مهم در پیشآگهی هستند. در برخی بیماران با دوزهای پایینتر در محل ایمپلنت، نتایج قابلقبول گزارش شده است؛ اما با افزایش دوز در محل، احتمال شکست بیشتر میشود.
در برنامهریزی درمان، تحلیل دوزیمتریک (بررسی نقشه دوز در محلهای مدنظر) و انتخاب موقعیتهای با دوز کمتر اهمیت دارد. در موارد پرریسک، جایگزینهای غیرجراحی یا رویکردهای مرحلهای ترجیح داده میشوند.

کاشت ایمپلنت برای افراد داری سرطان
ارزیابی پیش از درمان و آمادهسازی دهان
- شرح حال دقیق پزشکی: تشخیص، مرحله سرطان، برنامه درمان (نوع و زمانبندی شیمیدرمانی/پرتودرمانی)، داروهای همراه (ضدانعقادیها، استروئیدها، ضدجذب استخوان، درمانهای هدفمند).
- معاینه کامل دهانی: وضعیت لثه، عمق پاکتها، دندانهای با پیشآگهی ضعیف، ترمیمهای معیوب، ضایعات مخاطی.
- تصویربرداری: پانورامیک، رادیوگرافیهای تکمیلی، و در صورت نیاز CBCT برای ارزیابی حجم استخوان و مسیرهای عروقی.
- بهداشت دهان و کنترل التهاب: جرمگیری، از بین بردن منابع عفونت، آموزش بهداشت و فلورایدتراپی.
- هماهنگی آزمایشگاهی: بررسی وضعیت هماتولوژیک طبق نظر تیم درمان؛ اقدامات تهاجمی در زمانهای بهینه انجام شوند.
برای بیمارانی که قرار است درمانهای ضدسرطان آغاز شود، آمادهسازی پیشگیرانه دهان (Prehabilitation) میتواند شانس موفقیت درمانهای آتی را افزایش دهد.
نکات جراحی و پروتزی برای بهبود موفقیت
در مرحله جراحی
- حداقلسازی تروما: برشهای محافظهکارانه، آبیاری کافی، جلوگیری از گرمایش استخوان.
- انتخاب محل با کیفیت استخوان و دوز پرتویی کمتر (در دریافتکنندگان RT).
- در صورت لزوم، استفاده از پروتکلهای مرحلهای و تأخیر در بارگذاری.
- توجه ویژه به بافت نرم: افزایش بافت کراتینه اطراف ایمپلنت میتواند به بهداشت بهتر و کاهش التهاب کمک کند.
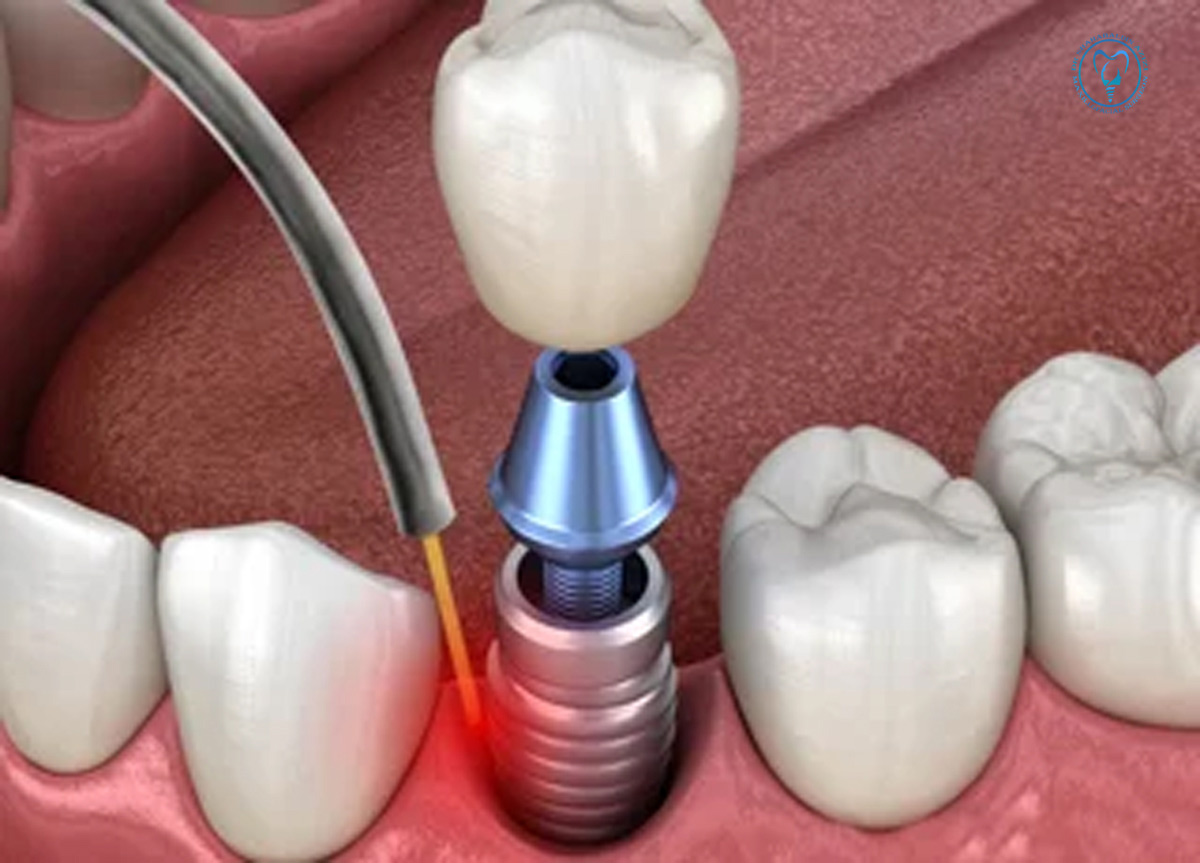
در مرحله پروتزی
- طراحی پروتز با تمركز بر قابلیت پاکسازی و کاهش نقاط گیر پلاک.
- کاهش نیروهای اکلوزالی مضر و برنامه منظم پیگیری.
- آموزش دقیق بیمار برای مراقبت خانگی و مراجعههای دورهای.
مراقبتهای خانگی و پیگیری
در طول و پس از درمانهای ضدسرطان، بهداشت دهان سختگیرانه با مسواک نرم و خمیر دندان حاوی فلوراید، تمیزکنندههای بیندندانی (تا زمانی که جراحتی ایجاد نکنند) و پرهیز از دهانشویههای الکلی توصیه میشود. برای افراد با مخاط حساس یا زخمدار، شستوشو با محلول نمکی رقیق میتواند قابلتحملتر باشد.
ویزیتهای دورهای برای ارزیابی بافتهای نرم، لقی ایمپلنت، علائم التهاب/پریایمپلنتیت و بررسی پروتز ضروری است. هر علامت مشکوک به استئونکروز یا عفونت باید سریعاً ارزیابی شود.
چه افرادی کاندید مناسب یا نامناسب هستند؟
| گروه | مثالها | رویکرد |
|---|---|---|
| کاندیدهای بالقوه مناسب | بیماران با سلامت دهان خوب، بدون پرتودرمانی در محل ایمپلنت، بدون دریافت فعلی داروهای ضدجذب استخوان با دوز بالا، شمارشهای خونی پایدار | برنامهریزی متعارف با هماهنگی تیمی |
| نیازمند احتیاط زیاد | دریافتکنندگان پرتودرمانی سر و گردن، بیمارانی که درمان ضدجذب استخوان با دوز پایین برای پوکیاستخوان دارند | تصمیم فردمحور، تحلیل دوز، آگاهسازی از ریسکها، گزینههای جایگزین |
| معمولاً نامناسب | دریافت فعلی بیسفسفونات تزریقی/دنوزوماب برای بدخیمی، دوزهای بالای پرتویی در محل ایمپلنت، عفونتهای کنترلنشده یا بهداشت بسیار ضعیف | پرهیز از ایمپلنت و تمرکز بر راهکارهای غیرتهاجمی |
در همه موارد، تصمیمگیری باید با رضایت آگاهانه و مستندسازی دقیق انجام شود.
پرسشهای پرتکرار
۱) آیا ایمپلنت در بیماران سرطانی موفقیت دارد؟
موفقیت به عوامل زیادی بستگی دارد: محل و میزان پرتودرمانی، وضعیت سیستم ایمنی، کیفیت استخوان، بهداشت دهان و طراحی پروتز. در برخی گروهها، بقای ایمپلنتها قابلقبول گزارش شده است؛ اما ریسک شکست نیز نسبت به جمعیت عمومی میتواند بالاتر باشد.
۲) اگر درمان سرطان در حال انجام است، چه کنیم؟
درمانهای غیرضروری تهاجمی معمولاً تا پایان دورهها به تعویق میافتند. در موارد ضروری، هماهنگی نزدیک با تیم انکولوژی برای تعیین زمان بهینه بین سیکلها لازم است.
۳) دهان خشک، مخاط ملتهب یا تهوع دارم؛ ایمپلنت مناسب است؟
خشکی دهان، مخاط شکننده و ریسک بالاتر عفونت از عوارض شایع درمانهای ضدسرطان هستند و میتوانند نگهداری ایمپلنت را دشوار کنند. ابتدا باید این وضعیتها تثبیت شوند و امکان مراقبت مؤثر فراهم باشد.
۴) جایگزین ایمپلنت چیست؟
بریجهای ثابت مبتنی بر دندان و پروتزهای متحرک میتوانند در دورههای با ریسک بالا گزینههای ایمنتری باشند. پس از ثبات وضعیت پزشکی، امکان بازنگری وجود دارد.
۵) چه زمانی به پزشک مراجعه فوری لازم است؟
درد یا تورم شدید، ترشح چرکی، استخوان نمایان، تب یا خونریزی غیرقابلکنترل نشانههایی هستند که نیازمند ارزیابی فوریاند.