آسیب به عصب در حین جراحی ایمپلنت دندان: راهنمای جامع برای بیماران و دندانپزشکان
بیحسی لب و چانه، گزگز یا درد سوزشی بعد از جراحی ایمپلنت میتواند نگرانکننده باشد. این مقاله، یک راهنمای کامل و بهروز درباره آسیب به عصب در جراحی ایمپلنت دندان است؛ از علتها و علائم تا تشخیص، پیشگیری و درمان. هدف ما ارائه اطلاعات آموزشی است و جایگزین معاینه بالینی توسط دندانپزشک یا جراح فک و صورت نیست.
فهرست مطالب
کدام اعصاب در ایمپلنت بیشتر درگیر میشوند؟
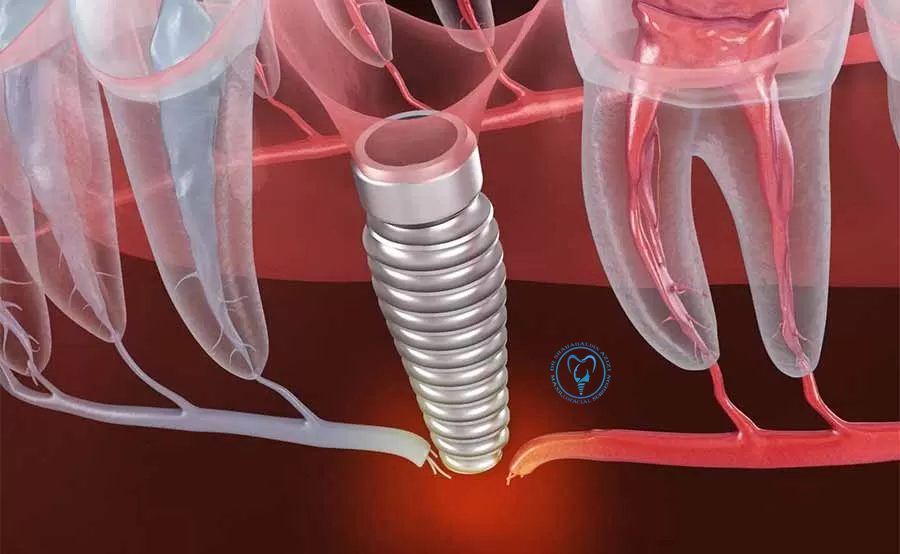
در جراحیهای ایمپلنت ناحیه فک پایین، عمدتاً عصب آلوئولار تحتانی (IAN) که از داخل کانال مندیبولار عبور میکند و شاخه سطحی آن یعنی عصب منتال (mental nerve) در معرض خطر هستند. در ناحیه خلفی زبان و سمت لینگوال، عصب لینگوال نیز ممکن است آسیب ببیند. و در فک بالا بهطور کلی فاصله ایمنتری از ساختارهای عصبی داریم، اما همواره باید سینوس ماگزیلا و مسیرهای عروقی-عصبی را در نظر گرفت.
علائم آسیب عصبی بعد از ایمپلنت
شدت و نوع علائم بسته به میزان آسیب متفاوت است. شایعترین نشانهها شامل موارد زیر است:
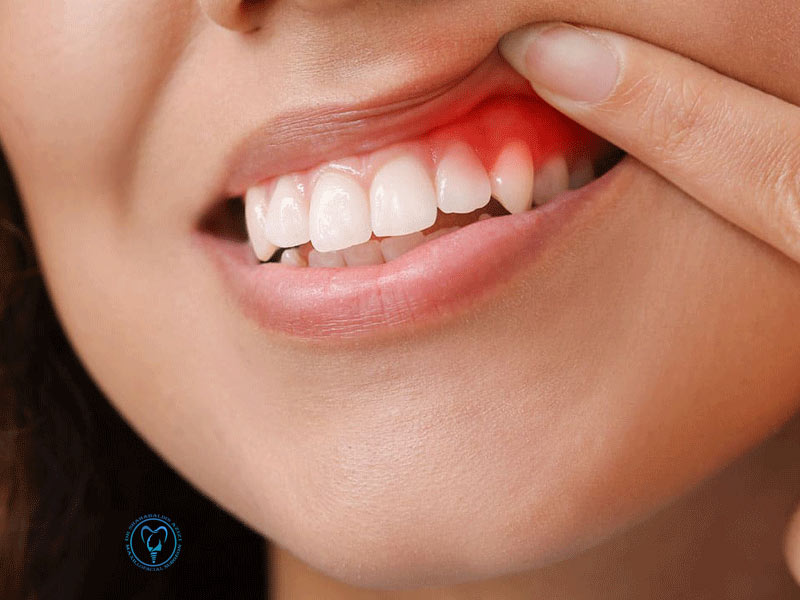
- بیحسی (Anesthesia) یا کاهش حس لمس در لب پایین، چانه یا دندانهای همان سمت.
- پارستزی (Paresthesia): احساس گزگز، مورمور یا برقگرفتگی خفیف.
- دیزستزی (Dysesthesia): درد یا سوزش غیرعادی بهویژه در تماس سبک، مسواکزدن یا باد سرد.
- هایپرآلژزیا و آلودونیا: تشدید درد نسبت به محرکهای معمولی.
- اختلال در تکلم یا گاز گرفتن لب بهطور ناخواسته به دلیل بیحسی.
علل شایع آسیب به عصب در حین جراحی
آسیب عصبی میتواند مکانیکی، شیمیایی یا ناشی از فشار و التهاب باشد. برخی از مهمترین علتها عبارتاند از:
- درل بیشازحد عمیق و ورود به کانال مندیبولار یا نزدیکشدن بیش از حد به آن.
- فشار ایمپلنت روی دیواره کانال بهعلت انتخاب طول/قطر نامتناسب یا جهتگیری ناصحیح.
- آسیب حین کنارزدن فلپ یا برش، بهویژه در ناحیه لینگوال مولرهای پایین.
- آسیب ناشی از تزریق بیحسی داخل عصب یا هماتوم فشاری اطراف آن.
- عفونت و ادم پس از عمل که با افزایش فشار بافتی به رشتههای عصبی آسیب میزند.
- استفاده نادرست از گاید جراحی یا نبود تصویربرداری سهبعدی (CBCT) دقیق.
| نوع آسیب | تعریف ساده | پیشآگهی |
|---|---|---|
| نوراپراکسی | فشار یا کشش موقتی بدون پارگی آکسون | خوب؛ بهبود طی هفتهها تا چند ماه |
| آکسونوتمسیس | آسیب آکسون با حفظ غلاف | متوسط؛ بهبود تدریجی طی ماهها |
| نوروتـمسیس | پارگی کامل عصب | ضعیف؛ اغلب نیازمند جراحی میکروسکوپیک |
عوامل خطر
- استخوان آتروفیک و ارتفاع ناکافی کرست آلوئولار در فک پایین.
- نزدیکی ریشه دندانهای خلفی یا محل ایمپلنت به کانال مندیبولار و سوراخ منتال.
- جابهجایی قدامی-خلفی سوراخ منتال و وجود شاخههای فرعی (آناستوموزها).
- عدم استفاده از CBCT یا عدم تحلیل دقیق دادههای سهبعدی.
- تجربه کم اپراتور، نبود گاید جراحی معتبر یا خطای ساخت گاید.
- سابقه جراحیهای قبلی، فیبروز، یا اختلالات انعقادی که ریسک خونریزی و ادم را بالا میبرد.
چگونه آسیب عصب تشخیص داده میشود؟
تشخیص دقیق ترکیبی از معاینه بالینی، تستهای نوروسنسوری و تصویربرداری است:
- بررسی محدوده و کیفیت بیحسی/درد، ثبت نقشه حسی روی پوست و مخاط.
- آزمون لمس سبک، دما، سوزنسنجی و دو نقطهای (Two-point discrimination).
- پانورامیک و بهویژه CBCT برای ارزیابی موقعیت ایمپلنت نسبت به کانال عصب.
- در صورت لزوم ارجاع به نورولوژیست یا جراح فک و صورت برای تستهای تکمیلی.
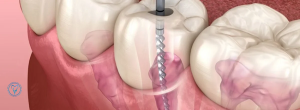
آسیب به عصب حین ایمپلنت
درمان و مدیریت آسیب عصبی
انتخاب درمان وابسته به علت و شدت آسیب است. اصول کلی مدیریت شامل موارد زیر است:
۱) اقدامات فوری
- ارزیابی سریع بالینی و تصویربرداری برای تعیین تماس یا نفوذ ایمپلنت به کانال.
- در صورت فشار مکانیکی، عقبکشیدن یا خارج کردن ایمپلنت (Decompression) هرچه زودتر.
- کنترل التهاب و ادم با داروهای تجویزشده توسط پزشک (بدون خوددرمانی).
- پیگیری منظم و ثبت تغییرات حسی با مقیاس استاندارد.
۲) درمانهای دارویی و حمایتی
- مسکنهای مناسب، و در موارد انتخابشده، داروهای تعدیلکننده دردهای نورپاتیک طبق صلاحدید پزشک.
- ویتامینهای گروه B و فیزیوتراپی دهانی در برخی موارد بهعنوان درمان کمکی.
- لیزر کمتوان (LLLT) ممکن است بهعنوان درمان مکمل مطرح شود؛ اثربخشی آن بسته به مورد متفاوت است.
۳) مداخلات تخصصی
- در آسیبهای شدید (نوروتِمسیس) یا بهبودناپذیر، جراحی میکروسکوپیک عصب مانند نورولیز، نورورافی یا گرافت عصبی توسط جراح فک و صورت/جراح میکرو نیاز است.
- زمان ارجاع معمولاً در صورت عدم بهبود بالینی طی چند هفته تا چند ماه، یا شواهد تصویری از آسیب عمده مطرح میشود.
فرآیند بهبود و پیشآگهی
بسیاری از موارد خفیف طی چند هفته بهتدریج بهتر میشوند. بهصورت کلی:
- نوراپراکسی: بهبود طی ۴ تا ۸ هفته (گاه تا ۳ ماه).
- آکسونوتمسیس: بازسازی آهسته آکسونها با سرعت تقریبی ۱–۳ میلیمتر در روز؛ ممکن است چند ماه زمان ببرد.
- نوروتِمسیس: نیازمند مداخله جراحی؛ پیشآگهی وابسته به زمان تشخیص و مهارت جراحی است.
تداوم علائم بیش از ۳–۶ ماه، کاهش کیفیت زندگی، اختلال در گفتار یا تغذیه، و دردهای مقاوم به درمان نیازمند ارزیابی تخصصیتر است.
روشهای پیشگیری پیش از جراحی
- برنامهریزی دیجیتال مبتنی بر CBCT با اندازهگیری دقیق فاصله تا کانال مندیبولار و سوراخ منتال.
- انتخاب طول و قطر مناسب ایمپلنت با درنظر گرفتن حداقل فاصله ایمن از ساختارهای حیاتی.
- استفاده از گاید جراحی معتبر و بررسی تطابق آن در دهان بیمار.
- علامتگذاری ناحیه منتال و اجتناب از فشار مستقیم دریل یا پیچ جراحی روی مسیر عصب.
- آموزش و تجربه کافی تیم درمان، و داشتن طرح جایگزین در صورت مواجهه با خونریزی یا ادم.
- گرفتن رضایتنامه آگاهانه با توضیح ریسکهای احتمالی از جمله آسیب عصبی.
مراقبتهای بعد از عمل برای کاهش آسیب و تسریع بهبود
- استراحت نسبی در ۲۴ ساعت اول و پرهیز از فعالیتهای سنگین.
- کمپرس سرد متناوب در ساعات اولیه طبق دستور پزشک.
- عدم فشار روی محل جراحی، اجتناب از لمس مکرر ناحیه بیحس و خودآزمایی خشن.
- رعایت بهداشت دهان: دهانشویه تجویزشده، مسواک نرم، و تغذیه ملایم.
- گزارش فوری هرگونه بدترشدن بیحسی، درد سوزشی شدید یا انتشار به پزشک.
چه زمانی فوراً به پزشک مراجعه کنیم؟
- بیحسی یا درد سوزشی که پس از رفع بیحسی موضعی طی ۲۴–۴۸ ساعت کاهش نمییابد.
- بیاختیاری گاز گرفتن لب/گونه یا اختلال واضح در گفتار و جویدن.
- بدترشدن تدریجی علائم یا گسترش بیحسی به مناطق جدید.
- تب، ترشح چرکی یا بوی بد که میتواند نشانه عفونت باشد.
پرسشهای پرتکرار درباره آسیب به عصب در ایمپلنت
آیا بیحسی لب و چانه بعد از ایمپلنت طبیعی است؟
بیحسی ناشی از داروی بیحسی موضعی طبیعی است و معمولاً ظرف چند ساعت رفع میشود. اگر بیحسی بیش از ۲۴–۴۸ ساعت ادامه یافت یا با درد سوزشی همراه بود، با پزشک تماس بگیرید تا احتمال فشار مکانیکی یا التهاب بررسی شود.
مدت زمان بهبود آسیب عصبی چقدر است؟
در موارد خفیف، بهبود طی چند هفته رخ میدهد. آسیبهای متوسط ممکن است چند ماه طول بکشد. در پارگی کامل عصب، بدون مداخله تخصصی احتمال بهبود خودبهخودی پایین است.
آیا میتوان از آسیب عصبی کاملاً پیشگیری کرد؟
هیچ جراحی بدون ریسک نیست؛ اما با CBCT، برنامهریزی دیجیتال، گاید معتبر و تکنیک صحیح، احتمال آسیب بهطور چشمگیری کاهش مییابد.
اگر ایمپلنت به کانال عصب نزدیک باشد چه باید کرد؟
پزشک با بررسی CBCT ممکن است تصمیم به تغییر موقعیت، استفاده از ایمپلنت کوتاهتر/باریکتر، پیوند استخوان، یا در موارد فشار، عقبکشیدن ایمپلنت بگیرد. هر تصمیمی باید با هدف حفظ ایمنی عصب باشد.
آیا لیزر کمتوان یا مکملهای تغذیهای کمک میکنند؟
این روشها در برخی بیماران بهعنوان درمان کمکی به کار میروند، اما اثربخشی آنها فردبهفرد متفاوت است و جایگزین درمان اصلی نیست. در مصرف هر مکمل با پزشک مشورت کنید.
مشاوره تخصصی و تعیین وقت
اگر پس از ایمپلنت دندان دچار بیحسی، گزگز یا درد سوزشی شدهاید، معاینه بهموقع میتواند از آسیبهای ماندگار جلوگیری کند. تیم ما با بهرهگیری از CBCT و گایدهای جراحی دیجیتال، راهکارهای ایمن و علمی ارائه میدهد.